はじめに
貧血の鑑別方法についてまとめました。
貧血の対応
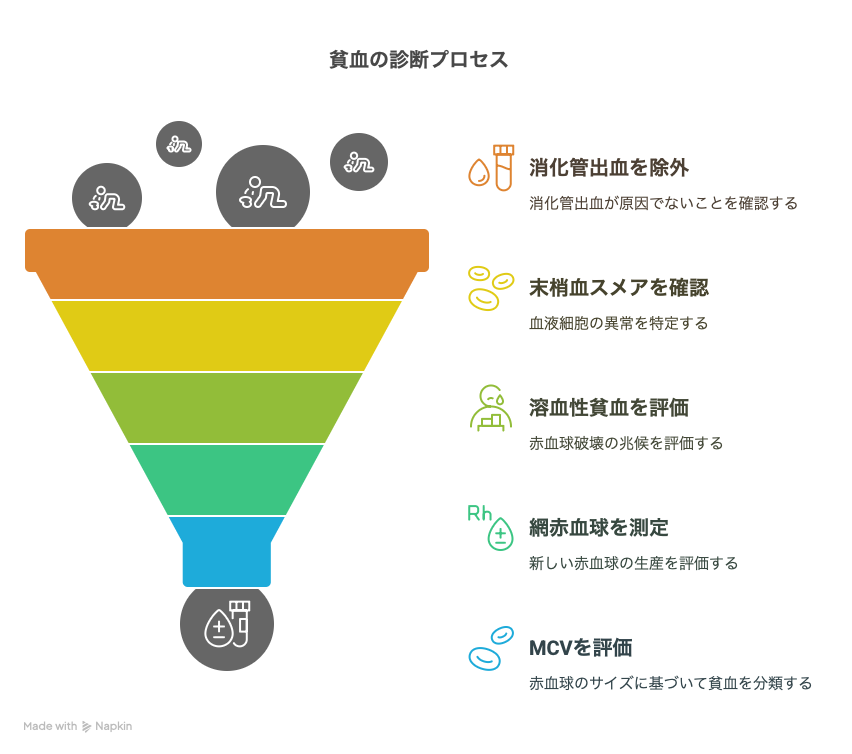
貧血を見たときの対応
①活動性の消化管出血を除外
②末梢血のスメアを確認し、緊急所見の確認
・破砕赤血球→TMA
・骨髄芽球→急性白血病、MDS③溶血性貧血の評価
④網赤血球、RPIの測定
MCVの値で大まかな鑑別を進める
MCV<90→小球性貧血
MCV>110→大球性貧血⑤ルーチン項目の測定
Fe、フェリチン、TSTAT
便潜血(2回)
vitB12、葉酸
エリスロポエチン(CKDの場合)
消化管出血の評価
貧血があって消化管出血を示唆する所見があれば緊急で内視鏡検査をするかどうか評価が必要です。
消化管出血の評価としては
- 症状、、、、、、、、黒色便、血便、吐血、腹痛の有無(直腸診はマスト)
- ショックかどうか、、立ちくらみ、起立性低血圧、頻脈、血圧低下、頻呼吸
- リスクの確認、、、、抗血栓薬、NSAIDs、ピロリ除菌歴、悪性腫瘍や消化管出血の既往
- 検査項目、、、、、、採血(BUN/Creの解離)、凝固系(出血傾向)、輸血用のクロスマッチ
ショックを示唆する所見があれば、採血などを待つ前に消化器内科に緊急でコンサルトです。
ショックでなければ細胞外液を繋ぎながら上記の項目を確認し、輸血の準備などを進めましょう。
慢性的な貧血であれば、大急ぎで輸血をする必要はないです。原因検索優先ですね。
末梢血スメアの評価
貧血で緊急対処が必要なのは
- 活動性の消化管出血
- 血栓性微小血管症(TMA)
- 急性白血病
の3つ。なので貧血を確認した場合、上記3つは優先的にスクリーニングするべきでしょう。TMAや急性白血病は末梢血のスメア所見があれば一発で診断がつくので夜間でも確認したい。
簡単なスクリーニングとしては
・TMA→溶血性貧血の合併が前提、LDHの400-500程度の上昇は前提条件と思って良い
・急性白血病→他の血球異常も併発していることが多い、出血傾向を呈している貧血はemergency
貧血を呈している場合、出血傾向も合わせて出現していればemergencyです。貧血の原因に加えて出血傾向の原疾患も検索しなければなりません(出血傾向のせいで貧血を呈している可能性が高いので、出血傾向も治さないと貧血が解消されない)。
出血傾向を呈している場合、造影CTや内視鏡などの画像検査の閾値は下げるべきでしょう。以下の記事も合わせて確認を。
溶血性貧血の有無
上記の緊急疾患の除外ができれば落ち着いて鑑別を考えましょう。
さて、鑑別方法についてはMCVに注目するのが国試的な方法ですが、実臨床ではまず溶血性貧血かどうかを確認するのが現実的。貧血の鑑別は星の数ほどあるものの、溶血性貧血がわかるだけで鑑別がグッと狭まり、見通しが圧倒的によくなるからです。
まず注目するのはLDHです。ここが正常であれば(少なくとも臨床的に問題になる)溶血性貧血は否定していいと思います。他の所見としては間接ビリルビンやASTの高値、ハプトグロビンの低値などが挙げられます。
そして溶血性貧血は基本血液内科に精査や加療を任せたほうが良い病態(というか介入してもらうべき)です。Coombs試験程度なら一般内科でも検査して良いですが、溶血性貧血を認識した段階で専門医への紹介を検討しましょう。
、、、、、あ、何度でも言いますが血栓性微小血管症(TMA)の場合はど緊急疾患で血漿交換が必要な場合があります。溶血性貧血を認識したら念の為TMAでないかどうかは改めて確認する癖をつけましょう。
網赤血球、RPI、ルーチン項目の測定
MCVによる鑑別もいいですが、ぜひ注目してほしいのが網赤血球です。
網赤血球とは骨髄での赤芽球系造血の指標であり、赤血球の赤ちゃんみたいなものです。なので網赤血球が低値(から正常下限程度)なら赤血球が作られない(造血不全か髄内溶血)ことが原因、高値なら赤血球が作られるけど外に出ていく(血管内溶血か出血)と目処がつくわけです。
(※ただし急性期の出血(発症当日や翌日)では網赤血球が上昇する時間もないまま貧血が進行します。Hbも変化に乏しいことがあるので、吐血や血便など明らかな消化管出血の兆候があれば、Hbや網赤血球などの値にこだわらずに消化管出血として輸血や内視鏡などの緊急対応を進めるべき。)
正常値は0.4〜1.9%ですが、ヘマトクリット(Ht)やHb値によって適正値は変わります。そこで「結局赤血球の作成不足かどうか」を決める指標として考案されたのがRPIという指標です。

上記サイトで実際に計算できるので試してみてください。RPIが2以上であれば骨髄の造血は正常の反応であり、2以下だと反応が低下しているとわかります。
さて、ようやく鑑別に関する話になってきますが、鉄欠乏、ビタミン欠乏、CKDがあればエリスロポエチンはルーチンで測定していいんではないでしょうか。
有病率も高いですし、MCVが正常でも鉄欠乏+大球性貧血で合併してMCVが正常化している場合もあるので。何より採血で診断まで漕ぎ着けられるので。
・便潜血、高齢なら腫瘍マーカー
見逃すと怖い消化管腫瘍、陰性だからって否定できるもんではないですが、簡便だし陽性なら内視鏡をするきっかけになります。入院中2度提出しておきましょう。
(なんだかんだ消化管腫瘍が見つかって助かることがあるので笑)
・尿検査、ビリルビン、ハプトグロビン
溶血を示す所見。LDH見れば大体予想はつきますが、ハプトグロビンが一番感度が高いらしいので「LDH陰性でハプト陽性の溶血性貧血」が理論上ありえます。時間もかかるので早めに出しておきましょう。
・鉄、フェリチン、TSAT
頻度から考えて鉄欠乏はスクリーニングしておくべきでしょう。MCV正常でもフェリチン低値の患者なんて全然います。
・葉酸、vitB12
明らかな小球性(MCV<80)なら検査不要かもしれませんが、、、。
正常下限でも病歴からビタミン欠乏が疑わしければホモシステインを測定したり、再検したりするべきでしょう(特に葉酸は直前の食事の影響が大きい)。サプリの摂取歴も聴取すべき。
病歴では
既往歴(胃の摘出歴)
飲酒歴
(大球性貧血になる、vitB1などビタミンや微量元素チェックも忘れずに)
薬物、栄養サプリなど
食事歴(肉を食べない、偏食菜食では鉄欠乏含めた栄養欠乏が鑑別に)
黒色便など消化器症状などを聞いておきましょう。
直腸診もお忘れなく。
実際の鑑別について

上記通りに鑑別を進めると、溶血と出血は除外しているはずなので、残るは網赤血球が低く、ハプトグロビンが正常の赤芽球の造血不全(赤血球がうまく作られないパターン)ということになります。
頻度が多い鉄欠乏性貧血、および慢性炎症による貧血、腎性貧血のスクリーニングもしているはずなので、それでも診断が付かなければ残るはMDSなどの血液骨髄疾患。なので骨髄検査が選択肢に上がってきます。