はじめに
診断をつけるのはここが一番のがんばりどころ。今のうちからきちんとした病歴聴取の仕方を身につけてください。
【患者診察の基本的な流れ】
①主訴を聞いて鑑別疾患を思い浮かべる
②上記疾患の手がかりを思い浮かべながら病歴聴取&身体診察
③鑑別疾患に対する検査
④診断確定したら治療
主訴の決め方
まず以下の質問はルーチンです。脳死で聞いてください。
外来初手に聞く質問
①「〜〜(問診票の主訴)がお辛いんですね?」
※ 2025/5 追記②「一番辛い症状はなんですか?」
③「(主訴に気付いた)前日までは本当になんともなかったですか?
胸痛や発熱とか、ここ1週間や1ヶ月でおかしな日はありませんでしたか?」
④「この時間に来院した理由はありますか?」
(病院に来ようと思ったきっかけは何かありますか?)
①「〜〜(問診票の主訴)がお辛いんですね?」
私の外来の一言目はいつもこれです。
そして1分は口を挟まず、患者の好きに喋らせます。
この理由は初めから
医師「(主訴頭痛ね、、、)痛みはどうですか?」
とかきくと
患者「(実は数日前から何回か吐いているんだけど)痛みは~~~~~」
となって本来聞くべき随伴症状や情報がマスクされる可能性を防ぐためです。
(要するにclosedじゃなくopen questionで聞けってことですね)
これで後から嘔吐が判明して「なんで始めから言ってくれなかったんですか!!!!!!」
と医師が逆ギレしている光景をよくみます。
患者は医療者の発言を想像以上に言葉通りにとります。
僕たちからすると随伴症状の有無は重要という知識があるので勝手に言いますが、患者は
「先生が痛みについて聞いてきたから、他の症状を言えなかった」
「関係があると思わなくて、余計な情報を伝えたくなかった」
と気遅れしてしまう人は結構います。
あえて始めは好きに喋らせましょう。
※追記(2025/4)
実は以前は「今日はどうされましたか?」と聞いていたんですが、これ患者さんによっては不快に思うんですよね。
「さっき問診票に書いたのに、、、」「どうって何をどう話せばいいんだよ」
と患者によってはイライラする質問だそうで、、、、。
なので「あなたの話はこちらに届いていますよ」というアピールのために、最近はこう話していますね。
②「一番辛い症状はなんですか?」
たくさん症状を言ってくる人は困りますよね笑。
どの発言を主訴にとっていいか、困る症例も多いです。
(前に診察した高齢女性で「息を吸うと苦しい」「押しても痛い」「両足が痺れるようになってきた(けど足はじたばたできる)」と多主訴で来た胸痛の女性で、結局大動脈解離だった人がいました)
医療者にとってはどれが主訴なのか決まらないと鑑別疾患が多すぎて診察がすすみません。
そんなときに役立つのが②の質問。
本当の主訴なら何回この質問をしても主訴はブレません。
逆に聞くたびに違うことを返してくるのは若干心因性っぽいかな笑。
答えがぶれぶれになって再現性のない発言をする患者の場合は3パターンあって
主訴に再現性、脈絡がない場合
Ⅰ. 意識障害がある
Ⅱ. 患者本人も何が悪いかわからん(けど辛い)
Ⅲ. 認知症、心因性など
忙しい救急外来だとすぐⅢに飛び付きたくなりますが、Ⅰ、Ⅱを見逃さないように気をつけてください。
医療者がⅢを疑った場合は必ず付き添いや家族など普段の様子をよく知っている人に「患者さんは普段通りですか?」と聞いてください。「はい」なら多分Ⅲでいいです。「違います」と言われたらⅢは除外してください。
※例外として「患者自身も何が一番悪いのかわからない、とにかく困っている」Ⅱの場合はまず炎症反応があるかに注目します(この考え方は國松 淳和先生が提唱していました)。
「患者自身も何が一番悪いのかわからない、とにかく困っている」場合
A. 炎症反応なし
→(末梢)神経筋疾患、電解質異常含めた内分泌疾患、悪性腫瘍含めた血液疾患B. 炎症反応あり
「内科で診る不定愁訴」(國松 淳和著;一部改)
→感染症、悪性腫瘍、膠原病など
不明熱に即して鑑別
「局所に病変を形成しない疾患」という観点で非炎症性疾患として(末梢)神経筋疾患、電解質異常含めた内分泌疾患、悪性腫瘍や貧血含めた血液疾患を疑います。
炎症性疾患なら不明熱に準じて(上記の流れだと炎症反応以外問題がない患者を相手していることになるので)対応しましょう。感染症なら感染性心内膜炎(IE)や粟粒結核など全身に播種する疾患を。特にIEは忘れがち。
膠原病は、、、、、、鑑別としてあげはしますけど可能性としては低いですけどねぇ。
そもそも膠原病は皮疹や関節炎など、症状は多彩だが身体所見で何かしら陽性所見が取れることが多いからです。
もちろん例外はありますけど。大動脈炎症候群含めた血管炎とか、痛みの訴えがほとんどないPMRとか。
③「(主訴に気付いた)前日までは本当になんともなかったんですか?
胸痛や発熱とか、ここ1週間や1ヶ月でおかしな日はありませんでしたか?」
これも大事。次の章でも関わってきますが、本当のonsetはどこかって話ですね。
前私が見た「誘因なくここ数日息苦しい」と来た男性はこの質問で
「そういえば2週間前に胸が「どんっ」と突然違和感がしたことがあった、思えばあの頃から息苦しくなった気がする」
と病歴が取れて肺塞栓が判明した人がいました。
溶連菌感染後の糸球体腎炎とかも、その前の「喉風邪にかかった」って情報がないと診断が一気に難しくなりますよね。しかも溶連菌感染から10日程度たってからの発症するのが典型的だし、喉風邪のせいで全身が浮腫むなんて普通は考えません。医療者から狙って「一週間前に風邪ひいてませんでしたか?」など「本当のonsetはどこか」を聞く癖をつけましょう。
④「この時間に来院した理由はありますか?」
(病院に来ようと思ったきっかけは何かありますか?)
なんでこの時間に来たんだよ、、、、って嫌味ではなく、病院に来ようと思うきっかけについての聴取です。
「痛みが我慢できなくなりました」→増悪傾向ということ
「吐き続けていたのが頭も痛くなってきて」→随伴症状の聴取
など鑑別疾患に迫る情報やtriageにおいても重要な情報がとれることがあります。
「昼間は仕事があるので夜間に来ました」って理由も救急外来受診あるあるですが「仕事を早退するほど困ってたわけではないらしいな」と個人的には少し安心?する訴えではあります。
仕事も含めてですが、普段できていた行動ができなくなった(歩けなくなった、食事ができなくなったなど)という訴えは心因性の可能性を下げ、器質的な疾患がある可能性をあげます。気をつけましょう。
あと「私は問題ないけど家族が心配と言って、、、、」という受診理由もあるあるですが、この場合は要注意で、本人の病識が薄い、もしくは意識障害や認知機能障害で本人の訴えが当てにならないことを示唆します。
もちろん家族が心配性なだけって可能性もありますが、家族や周りの人が「患者がいつもと様子が違う、新規の症状がある」と判断した場合が多いです。この場合は家族や付き添いからの病歴聴取のほうが信ぴょう性が高いと判断します(むしろ本人が困ってないという訴えは鵜呑みにしないほうが良い)。
病歴聴取〜現病歴について〜
主訴を1つに定めたら、いよいよ詳細な問診です。
基本は痛みの問診で言わずと知れたOPRRSTにAAAを加えた枠組みで考えていきましょう。
痛みじゃなくてもOST+AAAは聴けるはずです。
私はTOSAAA(土佐あああ!)ってアホみたいな語呂合わせで覚えてます。まぁなんでもいいですけど、各9項目はどんな主訴でも聞き漏らしのないように。
※以下「ブラッシュアップ 急性腹症(窪田 忠夫著)」という本にも詳しい記載があります。ぜひご一読を。
4大red flagについて
っていう話の前に、どんな主訴でもきける4つのred flagをまずお話ししておきましょう。
①突発
②増悪
③初発
④最悪
上の4つの病歴は何回も復唱してカルテにも記載するべきです。どれか1つでも当てはまれば検査もせずに患者を返すことは許されませんし、基本入院適応と考えていいでしょう。どこかで「ひとめでわかる入院適応」についても書きますね。
Oの聴取
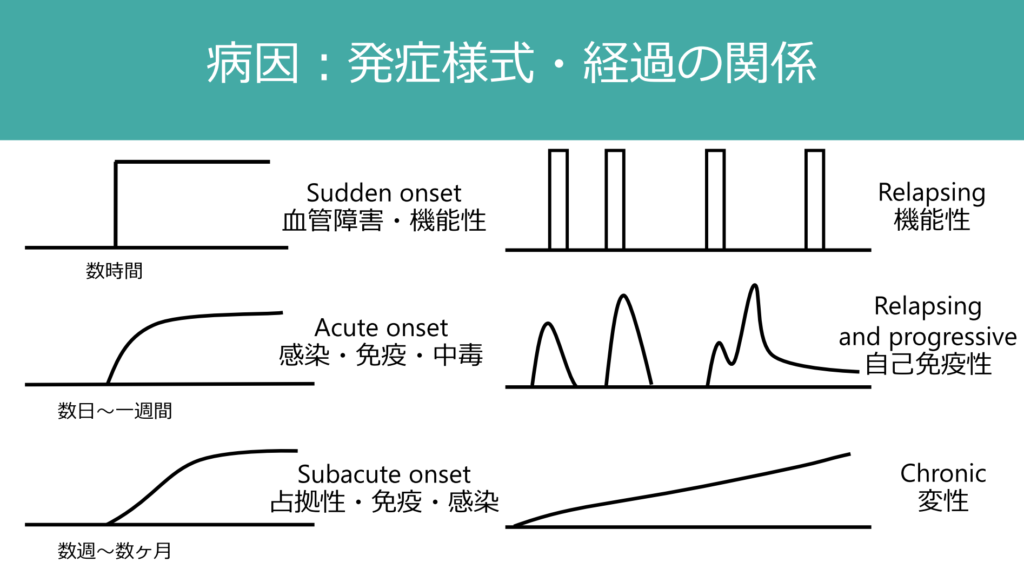
まずonsetの定義から。「胸痛」が主訴できた患者がいたら
sudden onset;ある瞬間を境に症状が最強になった
acute onset;数分から十数分かけて痛みが最強になった
gradual onset;数十分から数時間かけて痛みが増強してきた
「ブラッシュアップ 急性腹症(窪田 忠夫著)」
✳️突発かどうか(sudden onset)
とにかく突発の病歴かどうかが重要。ここがtriageとしての正念場です。
なぜならsudden onsetが疑われたときの鑑別は
sudden onsetの鑑別
@破れる(穿孔、破裂)
@捻れる(捻転)
@裂ける(解離)
@詰まる(閉塞、塞栓、stoneなど)
など物理的に何かが起こった疾患が鑑別となり、ほぼ100%killer diseaseだ(し、絶対帰宅させちゃだめ!!!!)からです。
消化管穿孔、大動脈解離やACS含めた血管閉塞、絞扼性イレウスなどそうそうたるラインナップが鑑別にならび心血管系疾患が必ず鑑別にあがるため、基本的に造影CTが必要となります。
そしてsudden onsetの病歴が聞けたときに大事なことは「採血や他の検査結果がいくらしょぼくても、造影CTを取らなければいけない」と強く思うことです。
人間喉元過ぎれば熱さ忘れるとはよくいったもので、初診でこれはやばいと思って意気込んでも、検査がすっからかんだと「造影まではいいかなぁ」と思ってしまう生き物なんです。そのとき患者の症状が治まっていれば尚更。
これでd-d 0.9、CRP0.27の大動脈解離を発見できたことがあります(他の循環器内科医師とも診察していましたが、造影までとろうとしていたのは私だけでした。もちろんエコーもレントゲンも問題なし)。
では、実際どうsudden onsetを聞いていくか。以下にあげていきます。
(※ちなみに突発かどうかの質問は複数するようにしましょう。一般の人と我々には医療知識の乖離があります。Suddenとかacuteの概念を知らない人が、病院の外来というストレスのかかる場で全ての質問に冷静に答えられるとは思わない方がいいです。複数の質問をして、1つや2つでもyesと答えたらsudden onsetだと認識するように)
以下sudden onsetを肯定する場合の質問はS、acuteならAと書きます。
S「今までなんともなかったのがある瞬間スイッチが入ったみたいに痛くなりましたか?」
A「それともおかしいな、と思ったらだんだん痛みがついてきた感じですか?」
患者が「突然」って言うのを鵜呑みにしてはいけません。
一般人からしたらsuddenもacuteも「突然」なのです。
図を書いて説明するのもわかりやすいですね。
もし後者の質問がyesだったとしても
@「おかしい、と思い始めてから痛みのピークまでそれぐらいかかりましたか?数秒か数分か数十分か、大雑把で結構です。」
と追加で聞きましょう。
数秒→sudden
数十秒から数分→acute
数十分かそれ以上→gradual
とみなしています。
数秒をsudden onsetと見做すのは厳密な定義とは違うかもしれませんが、症状の感じ方なんて人それぞれ(だしDM患者や高齢者は痛みの感じ方があいまい)なんだから、suddenかどうかを厳密に区別するって患者自身にとっても相当難しいと思うんですよね。それを人に説明するなんてなおさら。
なので僕は「厳密にsuddenかどうかを判断したい!」ってよりは、
「以上の質問の肯定をred flagだとみなして、基本は造影CTをとる」
という位置付けで聞いています。
「定義を厳密にしようとして問診に時間をかけすぎる→検査をするかどうかずっと迷う」
方が馬鹿らしいので。
S「その時に時計を見てたら何時何分、って言えるぐらい突然でしたか?」
これも上と同様。
S「痛みが起こった瞬間に何をしていましたか?」
これも「テレビをつけた瞬間」とか言ってくれると話が早いんですが。
「洗濯物を干してました」
「歩いてました」
とか言われると突発かどうかわからないので
「具体的にどんな体制、行動をしていたのか、この診察室でやってみてもらっていいでしょうか?」
と聞くのは1つの手。
、、、、だけど痛みのせいで動けない(し、動かすのを躊躇われる状態)の患者もいると思うので
僕は質問してから答えるのにどれぐらい時間がかかるかに注目しています。
質問に即答できたり、悩むそぶりもなく答える人は答えがなんであれsudden onsetとみなしています。痛みが起こった瞬間を鮮明に覚えているんだろうな、と判断できるので。
@「1番痛かったのはいつですか?」
発症直後が一番痛ければ血管系の疾患を示唆するためsudden onsetでいいです。
ちなみに、上の質問のどれか1つでも当てはまればsuddenとみなします。
実臨床でやってると、明らかにsudden onsetの人でも上の質問の答えがごちゃまぜになっていたりします。
外来はover triageが基本なのでどれか1つでも当てはまればsuddenとみなしましょう。
また、Suddenでないからといって危険じゃないとはなりません。acute onsetの解離やACSも全然いますからね。ただ、少し安心はします笑。
✳️初発かどうか(first onset)
「こういう症状は初めてですか?」
って聞いてもいいんですが、それだと流石にお粗末すぎるので
@「程度は違えど似たような症状や違和感は過去にありませんでしたか?」
とか聞くようにしましょう。
強いてポイントを上げるなら、「こういう症状は初めてですか?」の後にルーチンに@を続けることですかね。
「こういう症状は初めてですか?」って聞いた瞬間から色々過去の記憶を探るので、当然ですが高齢者ほど思い出すのに時間がかかります。
「今回初めてです」って即答していた人も少し時間をおいてみる「そういえば先生、昔ありました、、、、」ってなることも。
ポイントは「1つの質問で即断しないこと」ですね。
Pの聴取
「どの辺が痛いですか?」と患者自身にジェスチャーで示してもらいましょう。
自験例で、咽頭痛の症例で「どこが痛いか示してください」と言ったらまっすぐ甲状腺を指で示した(患者自身に甲状腺を指した自覚はないでしょうが笑)人がいました。亞急性甲状腺炎の診断が一発でついた瞬間でしたね。
痛みの位置だけでなく範囲も聞きましょう。
指で刺せる範囲なのか、手のひらに収まりきらないのか。
指で刺せるpinpointな胸痛ならACSの可能性は下がりますね。
他に気になることは
範囲がデルマトームに沿っているか
→帯状疱疹の鑑別
圧痛がないなら放散痛ではないのか
などに思いをはせましょう。
Qの聴取
ポイントは2つ。持続性と性状です。まず性状について。
痛みの性状で「ぴりぴりする」「電気がはしるような」「ひりひり」などの鋭い性状の痛みを示唆する場合、神経、皮膚など表在臓器に病変があることを示唆し、緊急疾患の可能性を下げます。
特に帯状疱疹は皮疹に先行して痛みを訴えることがあるため、皮疹がなくても表在痛の場合、積極的に鑑別にあげることが重要です。
もう1つ、大事なのは持続痛か、間欠痛か。
もっぱら持続痛のほうが重症です。明らかな間欠痛は、少しほっとします笑。
持続痛は「同程度の痛みが強弱なく継続している」痛み。
間欠痛は「痛みがほぼなくなる瞬間があって(※)気にならなくなる時期が一定時間ある」痛み。
(※この定義上、間欠痛は基本強さの強弱がはっきりある痛みになります)
間欠痛は痛みがほぼ消失している一定の時間がないと間欠痛だとみなしません。明らかな間欠痛の場合は管の蠕動運動と関連した痛みを示唆します。具体的には(絞扼していない)腸閉塞、胃腸炎、尿管結石など。
、、、、、まぁ実臨床だと「痛みはずっとあるけど波がある」みたいな人もいるので、ここも厳格には区別しがたいですが、明らかな間欠痛の病歴でなければ基本持続痛だとみなしましょう。
玄人になると間欠痛の反復時間でどこの臓器の問題か予測できる(腸管蠕動なら間隔が長いほど肛門に近く、短いほど口側に近いとか、、、、うろ覚えなので聞き流してください)が、、、、あまり気にしなくていいと思います笑。
ちなみに間欠痛の病歴がどんなときに役立つのかというと
①胃腸炎の疑いが強い患者に対して、ダメ押しで安全であることを確認する場合
②腸閉塞の診断が既にされていて、絞扼性イレウスかどうか判断する場合
僕はこの2つのシチュエーションが間欠痛の病歴が輝く瞬間だと思います。詳しくは胃腸炎の章や腸閉塞の章で詳しく書きますね。
ちなみに、聴取の質問は
「痛みは強くなったり弱くなったりしますか」
だと聞き方がお粗末です。
例えば尿管結石の症例の人に持続痛かどうか聞いたときにこんな人がいました。
患者「(痛みがピークの時は)波がありません」
私「(持続痛なのか、、、、、)」
と医師の思惑とは違う解釈で答える人がいるので注意。
@「では痛みがおきてから今までずっと痛みの程度が変わらないということでしょうか?」
と聞くと本当に持続痛か間欠痛か判断できます。
@「痛みが気にならなくなるタイミングはありますか」
もよく使いますね。Yesなら少なくとも波はありそうです。
間欠痛が持続痛に変わった瞬間の有無も大事。
物理的に何かがおこったとみなせるため基本sudden onsetと判断します。
今まで経験した症例は
【安定狭心症→ACS】
【イレウスが絞扼した】
【憩室炎のせいで穿孔した】
などなど。
明らかな間欠痛の腹痛の場合は胃腸炎の可能性があがりますが、(絞扼していない)腸閉塞も同様の間欠痛になりうるので気をつけましょう。
Rの聴取
聞き方のポイントは
「他に痛みや違和感がある部位はありますか?」
だけでなくclosedに
「奥歯や肩にも違和感があったりしませんか?」
と具体的な場所を指定して聞きましょう。
前者の質問noなのに後者で聞くとyesと答える人はざらにいます。
1つの質問で即断しないことが重要ですね。
STの聴取
ポイントは増悪、最悪かどうか。持続時間も大事で、瞬間的や数秒の痛みである場合は神経や筋骨格系の痛みである場合が多いです。
増悪について聞くなら
「症状が起こった時と今はどっちがひどいですか?」
「どんどん悪化していますか?」
でいいです。
最悪は
「人生最悪の症状ですか?」
、、、て僕は聞いたことないですねそういえば笑。
これ書いていて思いついたんですが、yes noタイプの質問って脳死で答える人がたまにいるので、問診における質問は患者に考える余白を持たせることが大事だと思います。
「自分のこと適当に言うわけないだろ!!」と思うかもしれませんが実臨床だと本当にいるんですよ、、、、、、、、、(特に病識が乏しい患者)
@「今まで同じような症状があったかもしれませんが、一番ひどかったのはいつでした?」
@「今回よりひどい症状は今までありましたか?」
と一度患者に振り返らせる質問が大事です。
けいれん発作のように、来院時は症状が消失している場合はどれぐらい継続したかも聞いておきましょう。
例えば胸痛では(安静にしても)五分以上続いていた場合はUAPが鑑別にあがり、ACSの可能性を常に考えるようにしています。
(急性の疼痛で来院した患者が来院して痛みが治まるのは「帰してよさそうな患者か、、、」と思う医師が多いと思いますが、その思想は危険だと思ってます。「発症時が最強だったんではないか?」「初発の痛みだから夜中に来たのではないか?」など「なぜその時間に救急外来に来たのか」を掘り下げていなければ、アセスメントとして不十分です)
(あとこれも愚痴ですが、世の中「このサインがあると危険」っていうとっつきやすい記事が人気になるのはわかるんですが、そこが強調されすぎたせいで「そのサインがなければ安全なのか!」って無意識に考えてしまう人が多い気がします。緊急性がないかどうかは複数のred flagを問診してすべて陰性であってようやく判断するのであって、基本的に単独の所見で帰宅可能かどうかを判断することはないです。)
個人的に「発症してから来院までどれぐらい時間がかかっているか」も重視しています。
基本短ければ短いほど重症とみなします。
僕の経験症例では
夜中に来た腹痛の患者で、病歴はacute onsetで、身体所見も圧痛はあるがtapping painは乏しい患者がいました。
しかし腹痛を発症してから30分で病院に来ており、「30分も我慢できなかったのならよほど痛かったに違いない」と思ってCTをとり、消化管穿孔が判明しました。
AAAの聴取
前駆症状や随伴症状、増悪、寛解因子をできるだけ聞きましょう。
その症状があったときに何をしていたかも聞きましょう。その行動こそが主訴に対する増悪因子かもしれないので。
じゃぁどこまで聞くのかと言うと
「そのカルテを見ただけでドラマのように情景が思い浮かぶかどうか」
自分がカルテを渡されて「この通りに患者の演技をしてください」と言われても問題なく動けるレベルに詳細を聞きましょう。
そうすると前後にどんな行動をしていたか、どんな体勢だったのか、随伴する症状がないかを自然にきけるはずです。
もう1つ大事なことは具体的な疾患名を思いながら聞くこと。
例えば失神なら
ACS→胸痛の有無は? riskは?
起立性低血圧→直前に立ち上がったのか? 消化管出血の訴えは?
随伴症状に関してはopenに「他の症状はありますか」とまず聞いて、かつclosedに「嘔吐しましたか?」などと二重に聞きましょう(何回も言いますが1つの質問だけで決して判断しないこと)。
増悪寛解因子における問診のポイントは、臓器を意識して聞くことです。
労作時、体動時
→心、血管系、呼吸器系、貧血、(神経)筋骨格系疾患呼吸時
→肺、胸膜、心膜、横隔膜食事に関連
→消化器、血糖関連、アレルギー起立時
→起立性低血圧、低髄圧症候群、神経筋疾患による自律神経障害
病歴聴取〜AMPLEについて〜
以下もルーチンですね、聞けばいいことがほとんどなのでさらっと聞きましょう。
【重要な問診ポイント】
家族に普段の様子との違いを聞く
前後のADLをきく
食欲、水分摂取を具体的にきく
最近変わったことは?
飲酒量とかたべたもの
✳️Allegy
薬、食事については必ず聞くこと。
お薬手帳に薬物アレルギーの記載がある人もいるのでチェック。
✳️Medication
内服内容だけでなく
・最近増やした薬、サプリの有無
・毎日をくすり飲んでるか
✳️Past history
既往歴も聞くだけで患者が全部説明できると思わないでくださいね(n度目)。
疑った病気について関連あること(心原性を疑ったら心臓病の既往について聞く)を自分から聞きましょう。あと、既往も診断は正しく付けられたものなのかということまで踏まえて確認してください(特に狭心症とか喘息とかは大した検査もなく誤診断されていることが圧倒的に多い)。
鑑別疾患にあげた疾患のリスクは当然として
・家族歴
・入院歴
・検診歴
・手術歴
とかも聞けると素晴らしいですね。
女性で必要あれば生理と経産について、輸血歴も大事です。
✳️Last meal
opeのためにいつ食べたか重要ですし、食事摂取できているのかも判断できて体調の指標になる(基本食事が食べれてなかったら入院適応です)ので聞いて下さい。
✳️Environment
周囲環境について、趣味や仕事についても聞きましょう。ここから感染症の原因微生物や偏食による低栄養(ビタミンや元素欠乏)からの鑑別が思いついたりします。
おわりに
一朝一夕に身につくものではないです、根気強く病歴聴取の能力を身につけてくださいね。



