はじめに
この章では代謝性アシドーシス、アルカローシスについて解説します。
※2024/7/8 アシドーシスの語呂合わせについて追加
※2025/3/24 補正の項を追加
参考文献
「心原性ショックの制圧」 (川上 将司 , 細田 勇人 編集)
(https://www.amazon.co.jp/Cardiology-Mania-%E5%BF%83%E5%8E%9F%E6%80%A7%E3%82%B7%E3%83%A7%E3%83%83%E3%82%AF%E3%81%AE%E5%88%B6%E5%9C%A7-%E5%BE%AA%E7%92%B0%E5%99%A8%E6%95%91%E6%80%A5%E3%83%BB%E9%9B%86%E4%B8%AD%E6%B2%BB%E7%99%82%E3%81%AE%E3%81%A9%E7%9C%9F%E3%82%93%E4%B8%AD%E3%81%AB%E5%88%87%E3%82%8A%E8%BE%BC%E3%82%80%EF%BC%81-%E5%B7%9D%E4%B8%8A-%E5%B0%86%E5%8F%B8/dp/4498136845/ref=sr_1_2?dib=eyJ2IjoiMSJ9.yNRFWXhKcIbX7enXSDssjt0T68ZmorqXzmfOccYOcuQUqJ-ZcTgrZubvMmBqmKPwA9d82CBwP91L1r8WuY7Nzg.FfkqnvXUDAjEftJNsBT4bfJSmWzKdIZvvOe-5TZ9NzA&dib_tag=se&qid=1714365390&s=books&sr=1-2)「内科診断リファレンス」(上田剛士著)
AG開大性代謝性アシドーシス
AG開大性代謝性アシドーシスの
語呂合わせ
『GOLD MARRK』⭐️Glycols
Hospitalist 7巻 4号より引用
→エチレングリコール中毒
不凍液や除氷液、酒の代用など
⭐️O(5-Oxoproline)
→アセトアミノフェン中毒
⭐️L-lactate
⭐️D-lactate
→乳酸アシドーシス
⭐️Methanol
→メタノール中毒
燃料や農業用品
⭐️Aspirin
→アスピリン中毒
⭐️Renal failure
→腎不全
⭐️Rhabdomyolysis
→横紋筋融解症
⭐️Ketoacidosis
→ケトアシドーシス
前章でも解説した通り、AGが開大しているかどうかで代謝性アシドーシスは鑑別が変わってきます。しかもAG開大性の方が基本重症なので緊急対応を必要とすることが多いです。
そもそも、AG(アニオンギャップ)ってなんですか、、、、というと、その辺は詳しいブログや書籍やらがあるので割愛します、自分で調べてください笑。
基本は①乳酸②ケトン体③その他不揮発性酸、、の総量を表していることが多く、これが上昇する病態は緊急対応すべき疾患が多いので気をつけましょうって話です。
乳酸は血液ガスで測定できる場合がほとんどなので見ればわかりますが、follow up(f/u)の再検で上昇してくる場合もあるので、一度乳酸が正常だからって乳酸アシドーシスを鑑別から外さないでください。
ちなみに、アニオンギャップは乳酸アシドーシスでも正常範囲なことがあり、(J Emerg Med. 2009;36:391-394)、自経例でAGが正常の正常血糖糖尿病性ケトアシドーシスもいた(ICU入室中の重症患者で経管栄養中、AG正常で血糖も200台で代謝性アシドーシスが徐々に進行、後日ケトン体の値は上に振り切れていて、インスリン開始だけでアシドーシスは改善した)。
何が言いたいかと言うと、AGが正常だからAG開大性代謝性アシドーシスを否定するって議論は当てはまらんって話です(じゃぁなんで計算したんだよって文句は偉い人に言ってください笑)。少なくともガス見ている時点でlacは自動的に出るはずなのでチェックしておきましょう。
あと、ケトアシドーシスや乳酸アシドーシスが合併していることも多々ある(ex. DKAの循環血漿量減少性ショックで乳酸も上昇傾向とか)ので、lacが改善してもアシドーシスが改善しない場合は乳酸アシドーシス以外の病態の関与も考えます。
AG開大性アシドーシスの艦別
①乳酸が2以上(またはf/uで上昇している)
→乳酸アシドーシスの艦別へ②乳酸の上昇がない
→ケトアシドーシスのリスクcheck
あればケトアシドーシスとして対処
※血中ケトン体は即日測定が
困難である施設が多い
※尿中ケトン体は
偽陰性が多いので
除外に使えない
③上記リスクもなければ
末期腎不全(尿毒症)や
薬物中毒の艦別を
乳酸アシドーシス
乳酸アシドーシスも鑑別疾患(differential diagnosis ; d/d)が無数にありますが、やはり重症な疾患から鑑別するべきでしょう。以下の表を参考にしてください。
特に①②は見逃すと数分で死亡しうる疾患なので必ず鑑別しましょう。
乳酸アシドーシスの鑑別
①ショックの除外
→ショックの記事で説明
何がなんでも除外すること!!
(https://naikainokakekomidera.com/shock1/)②局所的な臓器虚血の確認
d/d
・四肢虚血(ASOなど下肢虚血、上肢も)
・腸管虚血(NOMI、腹腔動脈塞栓など)
・コンパートメント
(ex;腹部コンパートメント)③薬剤性、アルコール摂取の確認
→薬剤によっては透析を開始④ビタミンB1欠乏を考慮
→点滴の前に採血をとっておく⑤低酸素、けいれん、過換気が
あるか確認⑥他肝疾患、悪性腫瘍、代謝異常などの
背景疾患の確認⑦上記で説明しきれなかれば
ケトアシドーシスなど
他のアシドーシス合併を考慮
※あまりにも早期に血液ガスをとると、乳酸アシドーシスとなるはずなのに乳酸が上昇していない病態があります。消化管穿孔の発症早期、もしくはICU管理中の心原性ショックなど(SvO2は下がっているのに乳酸が溜まってこない段階)。一応「今は乳酸が上がってないけど今後上がってくるかもしれない、、、」っていう発想も個人的には持ってます。つまり乳酸が上がっていないからといってショックなどを否定しないということですね。
、、、、まぁこんなこと言い出したらキリがないので、ひとまず初学者は上記通り鑑別してください。
ケトアシドーシス
有名なのは
・糖尿病性ケトアシドーシス
・アルコール性ケトアシドーシス
ですね。さて、急性期はケトン体の測定ができないので、どうケトアシドーシスの存在を判断するのかというと
ΔAG(mmol/L)=乳酸(mmol/L)+ケトン体/1000
という計算式に則って、判断しましょう。簡単に言うとAGの変化分と乳酸の値が著しく開大する場合はケトアシドーシスの存在を考慮するっていう話です。
それぞれ注意点を簡単に書いておくと
糖尿病性ケトアシドーシスのpitfall
(以下の状況で軽々しく否定しない)①血糖正常なことがある
②pHが7.4以上のアルカレミア
③尿ケトン体陰性
①血糖正常なことがある
基本250以上でないとDKAは疑いませんが、妊娠、アルコール多飲、肝硬変など糖新生障害、頻回嘔吐、SGLT2阻害薬などの内服歴があれば200以下でもありえます。
②pHが7.4以上
代謝性アルカローシスを合併している場合はpHだけで判断できません。アニオンギャップを計算する癖をつければ見逃さないはず。
③尿ケトン体陰性
ケトン体は、全部で3種類(アセトン,アセト酢酸,β-ヒドロキシ酪酸)であり、検査によって検出できるケトン体が異なります。尿検査では主にアセト酢酸(とアセトン)しか検出されず、重症ほど出ると言われるβ-ヒドロキシ酪酸は検出できないんです。
尿ケトン陰性→DKA除外! とはならないので注意。特に状態が悪い人。
施設によっては迅速β-ヒドロキシ酪酸検査ができるところもあるので、ぜひ確認しておきたいですね。
治療自体は補液とインスリンで治療自体のハードルが高いわけではないので、DKAかどうか迷ったら少量でもインスリン始めておけばいいと思いますけどね、もちろんケトン体の採血はしておいて。大体迷う人って重症患者が多いので。
アルコール性ケトアシドーシスのpitfall
①ビタミンB1の補充は当初から行う
②P、Mg含めた電解質補正を行い
refeeding 症候群に注意
AG非開大性代謝性アシドーシス
まず、大前提として、
AG計算の注意点
AGが正常範囲でも、AG開大性アシドーシスの病態が
合併していることがある
じゃぁなんで計算したんだよ笑、、て感じなんですが。低アルブミンとか、電解質異常とかでAGの値が修飾されることがあるので、、、、、。
まぁ基本はAGの計算した上で鑑別して、説明がつかない場合はAG開大性アシドーシス(ケトアシドーシスとか)の存在も考慮しましょう。
AG非開大性代謝性アシドーシスで緊急対応を必要とする疾患は正直そんなに多くないので、まずはAG開大性の除外を丁寧に行なってから、「AG非開大性でよさそうだ」と思ったら一息ついてこの記事でも見ながら鑑別をしてください。
基本の病態としては
①腸、腎臓からの塩基喪失
②尿からの酸排泄低下
の2つが考えられ、鑑別方法は尿から酸性物質であるNH4+が出ているかを見ればいいんですが、尿NH4+は測定できないので尿中AG、もしくは尿浸透圧gapで代用することが多いです。
尿アニオンギャップ = 尿Na+ + 尿K+ – 尿Cl–
尿アニオンギャップ < 0 :腎臓外が原因(下痢、生理食塩水大量投与)
尿アニオンギャップ > 0 :腎の酸排泄低下が原因
腎臓外が原因なら基本腸管からのHCO3喪失(下痢や腸管瘻孔)。
腎臓が原因なら尿細管性アシドーシスや、他薬剤性(アセタゾラミド、K保持性利尿薬など)が考慮されますね。
AG非開大性代謝性アシドーシスの
語呂合わせ
『HARD UP』⭐️Hyperalinmentation
→高カロリー輸液
⭐️Acetazolamide
→アセタゾラミド中毒⭐️Renal tubular acidosis
→尿細管性アシドーシス
⭐️Diuretics
→利尿薬(K保持性)
⭐️Diarrhea
→下痢⭐️Dilutional acidosis
Hospitalist 7巻 4号より引用、改訂
→高Cl性アシドーシス
(生理食塩液の過剰補液)
⭐️Ureteroenteric fistula
→尿管腸瘻
⭐️Pancreatic fistula
→膵液瘻
代謝性アルカローシス
電解質異常も同様なんですが、基本こういった代謝性疾患の考え方は3つに分けて考えています。
代謝、電解質異常の考え方
①inの問題
(腸管や点滴から、及び腎臓での再吸収)②outの問題
(腸管、及び腎臓での排泄)③細胞内shiftの問題
(ホルモンによる細胞内外の移動)
①inの問題
アルカローシスになるということはHCO3のintakeが多くないといけません。
だから点滴や内服での補充(メイロンや輸血によるクエン酸負荷など)が多い場合。
または腎臓からのHCO3の再吸収が多い場合ですね。
実は脱水だけでもアルカローシスになる(hypovolmicだと近医尿細管でNaの吸収率があがり、ついでにHCO3も一緒に吸収されるため)。
②outの問題
こちらは酸が腸管から出ている場合、もしくは尿から出ている場合の2パターンで。
腸管から出る場合は基本胃液の喪失(要するに嘔吐、胃管からの吸引)ですね。
腎臓から出る場合は酸の再吸収がうまくいってない状態で、利尿剤やアルドステロン症(偽性も含む)の場合。
この2つは尿中Clが20を超えているかどうかで鑑別できます。
腸管から出ている場合、基本hypovolmicな病態なので尿でのClの再吸収も亢進し、Cl<20となることが多いです。
逆に、腎臓が原因の場合は基本再吸収がうまくいってない病態なので尿中Clも20以上であることが多いです。
③細胞内shiftの問題
基本低K血症が関わる病態のはずで、アルドステロン(偽性含む)が関わる病態、もしくは低K血症自体が腎のHCO3の排泄を阻害してアルカローシスになる場合もあります。
鑑別はアルドステロン症の場合は体液貯留の兆候(高血圧や浮腫など)があることがポイント。
上記見ていくと結局①②③って絡み合うことが多いですし、臨床的には脱水や利尿剤、嘔吐などが圧倒的に多いので、そこまで気にする病態ではないかなと思います。
アルドステロン症やGitelmanなどを鑑別にあげるきっかけにはなる所見ですが、そこまで緊急対応が必要な病態は少ないと思います。
アシドーシス、アルカローシスの補正について
重度の代謝性アシドーシスへの炭酸水素ナトリウム補充
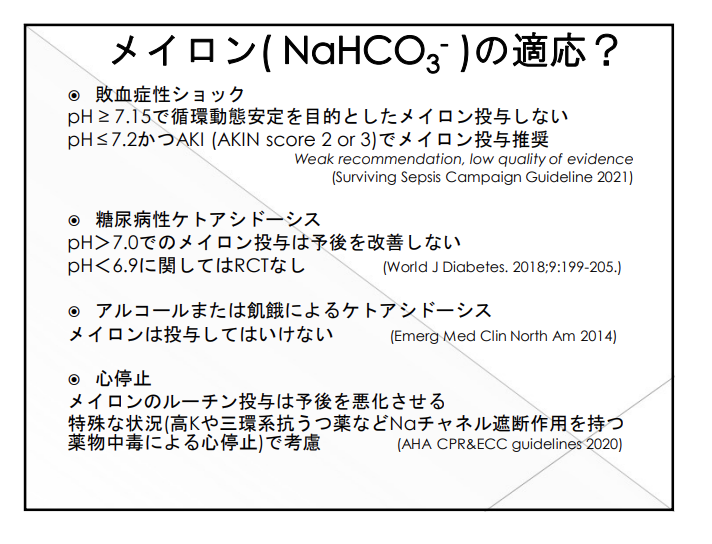
まず大前提として、代謝性アシドーシスへの最優先事項は原疾患への介入です。メイロン入れてpHの値だけよくする行為を医療とは言いません。
アシドーシスは人体に悪影響しか与えないというとそんなこともなくて、酸素解離曲線の右方移動や心収縮力の増強(詳しく知りたい人はぜひ書籍で勉強してね)などなど、、、、。
pH<7.4でアシデミアになった瞬間にメイロンの補充を行うのはやめた方がいい。が、pHが7.2以下になってくると「さすがに補正した方がいいんじゃないの?」と思ってしまうのもひとのさが。
ただ、現在(2025年3月)代謝性アシドーシスにおいてメイロン投与を強く推奨している研究や論文はなく、心停止ですらルーチンの投与は推奨されていないため、やはり症例ごとに検討するしかないと思います。
三環系抗うつ薬中毒は良い適応らしいですけどね。あとは高K血症で腎代替療法を回避したい時は検討してもいいかも。
ただし、当然デメリットもあることを理解しておくべきです。心筋収縮力低下や酸素解離曲線の左方移動、、、、、とかは実臨床で意識しようもないので一旦脇においておいて
- 生理食塩水の6倍ものNa負荷
が現実的に一番の問題点だと思います。
大体ショックの患者だと後で過剰な水分を引く作業が待っていて、そうなると余分なNa負荷は蘇生phaseでも控えておきたい(もちろん適応がある場合はガンガン入れるしかないですが、敗血症性ショックとか)。
「カテコラミンの効果がアシドーシスだと弱くなるから投与を推奨する」って専門家もいるみたいですが、本当にその理屈が正しいなら心停止の研究において何らかの前向きエビデンスが出てくるんじゃないかと思うんですよね〜〜。
なので私は基本メイロン投与はしません。理由は原疾患への介入を優先することと、治療介入が成功したかどうかを見極めにくくなるからです。
まず大前提として、正しい治療介入をすればアシドーシスは改善します。つまり自分が治療介入した後にpHがよくなっていれば治療成功だし、悪化していれば何か見落としがないか再考するきっかけになります。
なのにメイロン投与し続けたら当然pHは見た目だけよくなりますよね?治療効果判定に差し障るので僕は使用していません。
唯一使うとしたら、アシドーシスが初期対応でよくならず、AKIもあって、高カリウム血症もあって、RRTを施行したいけどまだまだ時間がかかりそう、、、、、なんて時くらいですかね。次の治療が準備できるまでの時間稼ぎって使い方は許されるのでは。
今後の新たなエビデンスが出ることに期待しましょう。
代謝性アルカローシスは全例補正した方がいいのか
循環器集中治療に携わると結構います、代謝性アルカローシス。理由は大体利尿剤による(以下修正中です、もう少しお待ちを)