はじめに
※あくまで一般内科医の見地から記載しています、詳細な記述や使用法については、成書を読んで勉強してください。
以下総論を読んだ後にこの記事を読むことをお勧めします。せめて前半のトライアングルだけでも読んでください。
参考文献
⭐️感染症プラチナマニュアル Ver.9 2025-2026
https://store.isho.jp/search/detail/productId/2506780720
central illustration
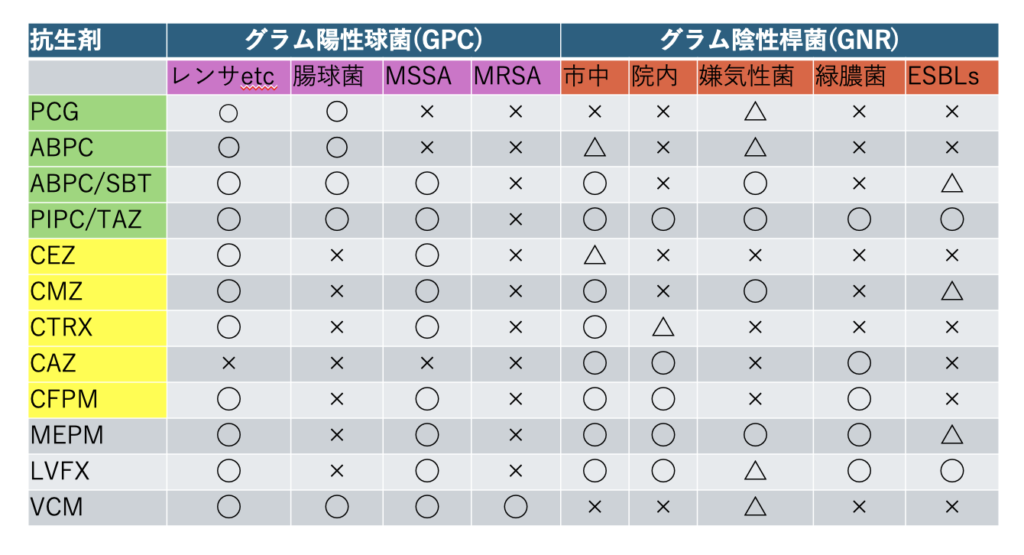
内科専攻医レベルでも、普段使用する抗生剤はβラクタム系+VCMで十分戦えます。以下の抗生剤のスペクトラムぐらいは頭に入れておくといいでしょう。ペニシリン系は緑、セフェムは黄色で色付けしてます。
感染症のトライアングル
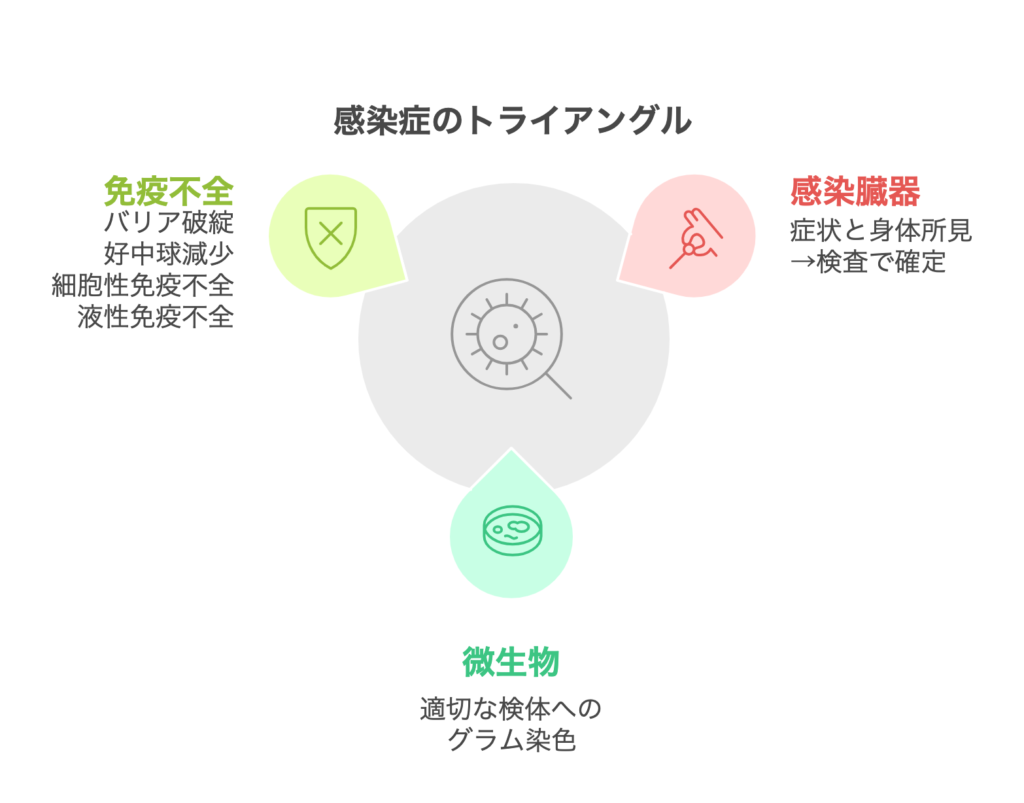
総論の記事でも書きましたが、感染症を考える上で、重要なのは3つのトライアングルに分けて考えることです。詳細は①総論に記載しています。
抗菌薬の選び方
さて、いよいよ本題です。目の前の患者でどの抗菌薬を投与しようと思った場合、どうするか。
抗菌薬の選択のポイント
感染臓器、および起因菌が判明しているかどうかで
考え方は大きく変わる
感染臓器、および起因菌が判明している場合
この場合、あまり悩むところはありません。プラチナマニュアル含め、感染症の成書に従って抗菌薬を決定するだけの話です。
例えば市中肺炎なら
・細菌なら肺炎球菌、インフルエンザ菌、モラキセラ、クレブシエラ
・非定型ならレジオネラ、マイコプラズマ、クラミジア
など。成書を参考すれば肺炎に関わりうる菌はすぐわかり、これら容疑者(容疑菌か?笑)の中から肺炎の犯人(起因菌)を探していく、という作業になるわけです。容疑者から犯人を見つける作業が、いわゆる検体のグラム染色、培養、および抗体検査ってなるわけですね。
そんで本当に時間がない症例(重症感染や敗血症性ショックの時)は容疑者全部coverするような抗菌薬を投与すればいい話です。
実際のシチュエーションとしては臓器→微生物の順に考えることが多いです。先に判明するのは感染臓器であって、微生物は感染臓器を疑ったあとに各種検査(抗体検査や培養)を施行するから当然ですね。
例)市中の重症肺炎がきたら
①各種培養を採取(特にきれいな喀痰の採取にこだわれ!!)
②喀痰のグラム染色、および培養が出るまで待てない状態
→CTRX(市中肺炎)+AZM(非定型肺炎)③喀痰から肺炎球菌が検出
→特異的なABPCにde-escalation※抗菌薬投与を待てる状態であれば
②を飛ばして直接③へ
感染臓器、起因菌も不明な場合
さて、ここが一番頭の使い所です。
まず、熱が出ているだけなら抗菌薬投与の適応はありません(当然ですが)。
適応としてはショックは当然、発熱や炎症反応を認める患者で
- 食事が食べれない
- 急性経過で増悪(一般内科が診察する感染症の9割は数日スパンの急性経過)
- 採血で臓器障害が出ている
などが適応となるかと思われます。それで身体診察や症状で全然focusがわからなかった場合、どの抗生剤を使用するのか悩むわけです。
ーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーー
本来抗生剤は感染症であることを確定診断してから投与すべきで、上記状況でも抗生剤を使用する確たる理由にはなり得ません。
が、実臨床において急性の炎症性疾患の場合、基本は感染症の確率が高いわけです(腫瘍熱や膠原病系の発熱の場合、急性経過で状態が悪くなることは稀なので)。
それに加え、抗生剤を投与せずに患者の状態が悪化したとしたとき、「なぜ抗生剤を投与しなかったのか」と糾弾されれば社会的な反論ができないんですよねこのご時世。「感染症である根拠に乏しかったので〜〜」とかいっても(いくら医学的に”一時期の”経過観察が妥当だったとしても)社会的に許されないと思います。
風邪ですら「なんで抗生剤を出してくれないんですか!!」とキレる患者もいますし、丁寧に説明して時間もとられるし、、、、しかも満足度もあがらなければ「もう抗生剤だしちゃえ」って忙しい外来でなってしまうのは、気持ちはわかります(私はやるとはいってません)。
医学的に妥当な処置、指示に対する法的な後ろ盾があれば抗生剤の過剰使用とかも減ると思うんですけどね、、、、。
そうはいっても、発熱患者全員に抗生剤はやりすぎです。僕は急性炎症で上記状況を満たしていれば抗生剤の投与はやむを得ないと考えています。もちろん血液培養は採取したうえで。
ーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーー
市中感染症の原則
①起因菌はグラム陽性球菌(GPC)か陰性桿菌(GNR)が多い
②top to bottom(頭からつま先まで)で診察しなおすと
蜂窩織炎、褥瘡感染など見えていなかった
感染focusが見えるようになる③どこで感染微生物と出会ったかを考える
ID STATESの語呂合わせで覚えよう④免疫不全から起因菌を想定する
①
我々が市中感染で想定する細菌に関しては、大体グラム陽性球菌(GPC)かグラム陰性桿菌(GNR)です。
なので、各抗菌薬についてGPC、GNRとどの程度相性がいいかを知っておくと覚えやすく、実際の使用感もわかってきます。
しかし、GPC、GNRでも以下の菌は各抗生剤ごとにで効くか効かないか異なる菌です。以下5つのcoverは抗生剤のスペクトラムを覚える際に意識しておきましょう。
⭐️毎回coverを検討するべき5つの菌
・黄色ブドウ球菌(特にMRSA)
・腸球菌
・ESBL産生菌
・嫌気性菌(特に横隔膜以下)
・緑膿菌
②
focusがない!、、、、ていうのは我々の診察が足りなかった場合がほとんどです笑。
症状を訴えにくい感染症は【誰も教えてくれなかった「風邪」の診かた 感染症診療12の戦略 第2版】などに記載があるのでぜひご一読を。
③
ぱっと見でfocusがわからないときには「この人はどこで細菌と出会ったんだろう」と患者の生活から考えてみるのも一興です。診断につながる病歴聴取より引用。
ID STATES
I、、、、Injury(外傷)
D、、、Dental/Device (歯、デバイス感染)
S、、、Sick contact(周りの流行感染)
保育士さんなど子供との関わりは聞くこと
仕事も聞くべき
T、、、Travel(旅行感染)
「(海外)旅行しました?」と聞くより
直接「海外や県外行きました?」の方が良い
仕事で行っている場合もあるので。
A、、、Animal(家畜関連)
ペットや仕事での関連も含む
T、、、Tb(結核)
E、、、Environment(環境)
虫、淡水、土壌など
アウトドアな趣味もないか聴取
S、、、Sex(性感染症)
抗菌薬各論
まず基本的な抗生剤のβラクタムについてまとめましょう。初学者でも覚えやすいように一言一言での解説にしています。
抗菌薬に対して大事なイメージは、各抗菌薬の一番弱そうなやつ(弱い、って言い方はおかしいですけどね笑)に肉付けしていくように覚えるといいと思います。
ペニシリン系ならPCG、セフェムならCEZをベースにして、徐々にスペクトラムが広がるイメージを掴むと覚えやすいと思います。
ペニシリン系
ペニシリン系の大原則
基本はGPCと戦うための抗菌薬
βラクタマーゼ阻害薬を混ぜると
嫌気性菌含むGNRとも
戦えるようになったペニシリンアレルギー
→ペニシリンもセフェムも使えない!
というわけではないので病歴聴取が肝心Naが含まれる→Na推移やvolumeに注意を払う
ベンジルペニシリン(PCG);ペニシリンG
レンサ球菌、肺炎球菌などGPCと相性がいい。ただし、黄色ブドウ球菌相手の場合(MSSA、MRSAともに)全く役に立たん。
GNRは太刀打ちできない。嫌気性菌に対しても口腔内のものには太刀打ちできるが横隔膜以下の嫌気性菌は全く戦えません。
基本は黄色ブドウ球菌以外のGPCと戦うための抗生剤です。
アンピシリン(ABPC);ビクシリン
PCGに比べてちょっとGNRに強くなった。インフルエンザ菌、大腸菌などなど。
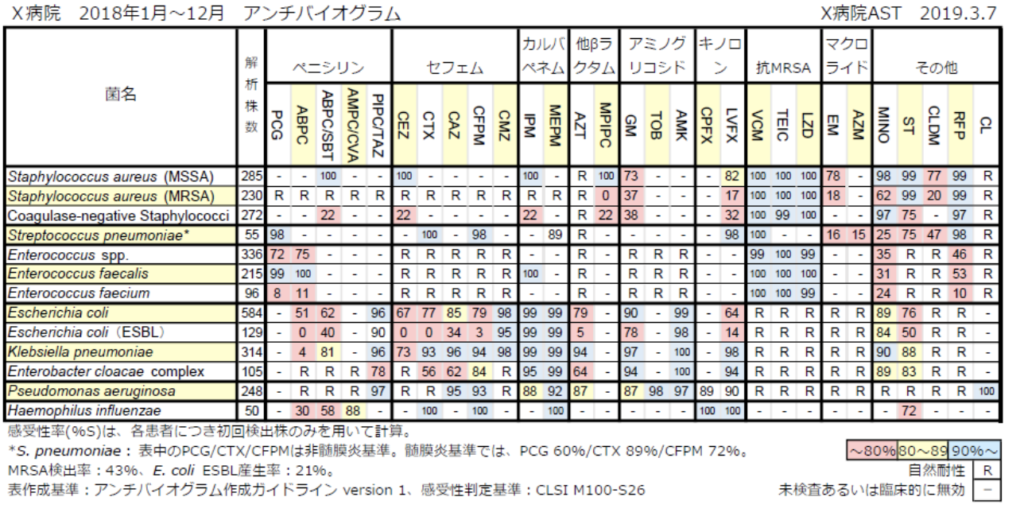
しかし、めっちゃ相性がいいわけではない。GNRに対して使う場合には感受性やアンチバイオグラムを参考にして、耐性を確認してから使うべき。
以下、アンチバイオグラムの例です。この表を参照して抗生剤を使うのはやめてください。
ピペラシリン(PIPC);ペントシリン
抗緑膿菌ペニシリン、と言われているように緑膿菌に対抗できるようになったペニシリンです。その代償(?)としてGPCや嫌気性菌に少し弱くなりました。
ーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーーー
以下の抗菌薬はβラクタマーゼ阻害薬(SBT、TAZ)を配合した抗菌薬です。
アンピシリン・スルバクタム(ABPC/SBT);ユナシンーS
βラクタマーゼ阻害薬のおかげで苦手としていたGNR、嫌気性菌、MSSAと戦えるようになった。
広域とまでは言えないが、我々が初手で想定する細菌を基本coverしてくれる。使い勝手のいい抗菌薬ですね。
ピペラシリン・タゾバクタム(PIPC/TAZ);ゾシン
ユナシンに加えて、緑膿菌(PIPCが入っているので当然)、院内に跋扈するGNR(薬剤耐性がついているGNR、セラチアとか)も射程範囲内です。
いわずもがな広域抗生剤なので、「重症だからゾシン!!」と使い方は決してしないように。
セフェム系
セフェム系の大原則
腸球菌はcoverできない
世代を経るごとにGNRのspectrumが広がるCMZ以外嫌気性菌とは相性×
4大セフェムの特徴は、内科・救急医なら是非とも頭に入れたいところ。
腸球菌とMRSA以外のGPCはcoverできており(CAZは除く)、世代を経るにつれGNRのspectrumがどんどん広がっていきます。
セファゾリン(CEZ);セファメジン
第1世代のセフェム。
MSSAの第一選択薬、GPCの相手は任せておけ(ただし腸球菌は苦手)。
大腸菌とか腸内細菌系のGNRとも戦えるけど、その相手は弟の方が得意(第2世代のCMZ)。
セフメタゾール(CMZ);セフメタゾン
第2世代のセフェム。
GPCを主にカモにしている兄(CEZ)と違い、GPCに加えて市中でのGNRもcoverできる、シゴデキな弟。ただしMSSAへの対処は兄に及ばない。
ESBL産生大腸菌とも状況次第で戦える特殊技能を持つ(尿路感染、ドレナージできている胆嚢炎などなど)。
ちなみに横隔膜以下の嫌気性菌がcoverできるのは、セフェム4兄弟の中で唯一の技能です。
セフトリアキソン(CTRX);ロセフィン
第3世代のセフェム。
兄(CMZ)よりさらに多くのGNRに対応できるようなった弟。ただし嫌気性菌への興味は無くしたようで、腹腔内感染や膿瘍とはすこぶる相性が悪い。
ランソプラゾールとの併用で致死性不整脈のリスクがあがるとか(プラチナマニュアル、ver9参考)。リスクが高い心疾患患者では避けていいかも。
セフタジジム(CAZ)
第3世代セフェムに属するものの、抗緑膿菌セフェムという異名通り、セフェムで緑膿菌対応ができる特徴をもつ。
市中でも院内でもGNRと戦うことに長けている。嫌気性菌、ESBLは苦手である。
セフェピム(CFPM)
第4世代のセフェム。
CTRXより薬剤耐性のGNRと全力戦闘できるようになった。緑膿菌、ESBLsやAmpC産生菌など、名だたる薬剤耐性菌とも戦えます。
でもやっぱり嫌気性菌は興味ないみたいで、お腹の感染や膿瘍には使いにくいです。
カルバペネム系
メロぺネム(MEPM)
言わずと知れた広域抗菌薬。coverできない菌を覚える方が早いです。
MRSAは無理です。腸球菌もダメ。あとは細胞内寄生菌(リケッチアとか)や非定型系(レジオネラなど)も効きません。これ以外にもcoverできない菌はありますが、非感染症内科医が意識しておけば良い菌はこのくらいでしょう。
それ以外は嫌気性菌も緑膿菌もESBL、AmpC関連も倒せる最強の抗菌薬です。
なので院内感染や免疫不全患者用の感染にとっておきたい抗菌薬ですね(濫用は耐性菌の温床になります)。ICUですら、本当にMEPMが必要な患者は半分もいないのではないでしょうか。
ニューキノロン系
キノロン内服をポンポン出す医者はヤブ医者
ニューキノロンに頼らなくても市中感染症とは十分戦えます。特徴として緑膿菌に効果がある唯一の内服抗生剤であり、必要なときにとっておくべき内服です。
結核にもちょろっと効いちゃうので、原因不明の肺炎では使わない方が良い抗生剤です(下手に長引くし、培養検出率も下がるので)。
レボフロキサシン(LVFX);クラビット
スペクトラムはCFPMと並ぶ、、、、、と言えばこの抗生剤の破壊力が伝わるのではないでしょうか。緑膿菌に対応できる経口抗菌薬はこいつくらいでは。
CFPMほど院内の薬剤耐性GNRと戦えるわけではないですが、バイオアベイラビリティもよく、内服でこのスペクトラムは異常と言わざるを得ないでしょう(そのせいで濫用されたわけですが、、、、)。
そのあおりで街のやぶ医者が出しまくったせいで、大腸菌(E.coli)への耐性が少しできてしまった悲しき抗菌薬です。一般感染症でこの抗生剤が必要なシチュエーションはほぼないはずです。使用どころを弁えましょう。
結核にも微妙に効いてしまうので、よくわからん肺炎(疑い)に出してなかなか治らなくて結核の診断が遅れる、、、、、なんてことは防ぎたいですね。
循環器内科としては、大動脈解離、QT延長のリスクになる内服なので、そういう意味でもfirstでは使いません。
抗MRSA薬
MRSAと戦うための抗生剤はVCMだけ覚えておけば十分です。他のMRSA薬を使う場合、感染症内科にコンサルトした方が(本来は)無難です。
バンコマイシン(VCM)
ほぼ全てのGPCを殺菌できる、なんといってもMRSAの第一選択薬なのが特徴。
TDMを利用して投与する抗生剤の代表例でもありますね。
マクロライド系
GPC、GNRを相手に戦いたい時、こいつが出る機会はあんまないでしょう。
ピロリ菌、NTM、レジオネラなど、グラム染色で染まらない菌を相手にするときに出てくる抗菌薬。
アジスロマイシン(AZM);ジスロマック
非定型肺炎やカンピロバクター含む細菌性腸炎に使うことが多いでしょう。
細菌としては連鎖球菌、MSSA、市中のGNRには効くものの、耐性菌も多いです。
GPC、GNRcover目的であれば、他の抗菌薬使用が無難だと思います。重症感染で使うとしたら市中肺炎(主にレジオネラcover目的)くらい?
さて、以下の抗菌薬はfirstで使用する頻度はかなり低いであろう抗菌薬です。ペニシリンアレルギー疑いなど、βラクタムの使用がしにくい状況や、βラクタムと併用で使われることが多いです。
アミノグリコシド系
腎機能障害、耳毒性などなど、副作用が目立ってなかなか使う機会が減りましたが、GNR全般と戦える抗菌薬です。なんと緑膿菌にも感受性があります。腸球菌にも感受性あるも、ペニシリンやVCMとの併用でのシナジー効果を狙って使用する場合が多いので基本併用での使用になります。
緑膿菌も、基本はPIPCやCAZを使う場合が多く、使うとしても併用です。なので単剤で使用するシチュエーションは少ない(少なくとも一般内科では皆無でしょう)、と覚えてしまっていいでしょう。
あと嫌気性菌にも活性がありません。
ゲンタマイシン(GM)
僕は感染性心内膜炎でしか使ったことないです。一般内科でこいつがfirstで出てくることはほぼないのでは、、、、。
リンコマイシン系
クリンダマイシン(CLDM);ダラシン
GPC(レンサ球菌、MSSA)と嫌気性菌に感受性があります。
ただしGPCへの使用には注意が必要で、必ず細菌検査室への確認が必須になります。
なぜならマクロライド耐性菌のGPCの場合、感受性があっても使用できない場合がありD-testという検査を追加で行う必要があるからです(https://note.com/chugaiigaku/n/nf0d663ba0b3cにちょこっと書いてます)。
嫌気性菌もバクテロイデスは耐性が多いみたいなので、嫌気性菌coverのため単剤CLDMで加療するのは危険でしょう。
あ、TSS(トキシックショック症候群)には良い適応です。毒素産生を抑える目的なのでこれも単剤使用はしませんが笑。
テトラサイクリン系
非定型(レジオネラ、マイコプラズマなど)や細胞内寄生菌、一部のNTMなどグラム染色で染まらない菌に対して使うことが多い(マクロライド系と一緒ですね)。
GPCやGNRもある程度coverしているものの、感受性があるかどうかは蓋を開けてみないとわからない(耐性菌もある程度いる)です。やはりfirstで使うなら他の抗生剤でしょう。
重症で使うとしたらリケッチア症を疑う場合でしょうか(刺し口あり、自然暴露がある場合)。
ドキシサイクリン(DOXY);ビブラマイシン
ミノサイクリンより副作用(めまい、運動失調、悪心など)の頻度が低いです。
スルホンアミド系
ST合剤;バクタ
PSL内服患者でよく出されている抗生剤。いわずもがなPCP(ニューモシスチス肺炎)予防ですね。
バイオアベイラビリティもよく、頻出のGPCやGNRとも戦える使い勝手のいい内服抗生剤です。
coverできない菌は、GPCで腸球菌、GNRで緑膿菌、嫌気性菌です。MRSAも多少活性があるものの、VCMには及ばないので第一選択にはなり得ません。
循環器内科としてはRAS系阻害剤(ACE阻害薬やARB)で腎機能障害、高カリウム血症のリスクが報告されています。MRAとも飲み合わせは良くないみたいですね。